| Fakultní zprávy Akademický senát
dodala Jana Chyšková, *viz. příloha k zápisu
Zasedání dne 19. 1.
2000
Vystoupení děkana fakulty
Doc. MUDr. M. Bojara, CSc.
Děkan seznámil členy AS
s výsledky auditu za rok 1998, výsledky kontoly účetnictví fakulty za léta
1995-1998 a účetní uzávěrky za rok 1999. Hospodářský výsledek fakulty činil
cca 9,5 mil. Kč, s úhradou nákladů na výzkumné záměry cca 10,7 mil. Kč. Fakulta
zcela vyrovnala zbývající dluh 5,5 mil. Kč.
·
Vystoupení proděkana pro personální
záležitosti Prof. MUDr. Goetze, CSc.
O personálním zajištění fakulty informoval
Prof. MUDr. P. Goetz, CSc. V roce 1997 při převzetí fakult bylo 452 učitelů,
nyní zaměstnáno 481 fyzických osob. Po přepočtení byl stav v roce 1997 celkem
349,64 snížen na 326,40. Akademičtí hodnostáři: v roce
1997 - 30 profesorů, nyní 40, po přepočtení 19,8 nyní 21,2, průměrný věk 64 let,
do 50 let 2, do 60 let 10. Docentů bylo na fakultě v roce
1997 celkem 59, v roce 1999 - 76, v přepočtu 50,83, nyní 58,43, průměrný
věk 51 let, do 50 let bylo v roce 1997 - 24, nyní 33, do 60 let - 22, nyní 29.
Počet publikací vzrostl z 435 v roce 1996 na 445 v roce 1998 a cca
500 v roce 1999, počet grantů vzrostl z 41 v roce 1996 na 68 v roce
1999. V letech 1998 - 2000 bylo provedeno celkem 83 konkurzy:
přednostové 32, docenti 11, asistenti 40.
·
Vystoupení proděkanů pro studijní záležitosti Doc. MUDr. V. Komárka a Doc.
MUDr. V. Benešové, CSc.*
Priority studijní problematiky:
přijímací řízení
zahraniční studenti
bakalářské studium
kombinované studium
kreditní systém
vědecké seminární a absolventské práce
evaluace výuky, pedagogické minimum
akreditace studijních programů v ČR a USA
Počty přihlášených a přijatých
Průběh přijímaček - odvolací řízení
Písemné odborné testy
Všeobecné písemné testy
·
Vystoupení proděkana pro př ístrojové vybavení fakulty Doc. MUDr. T. Blažka, CSc.*
Struktura počítačové
sítě, na fakultě celkem 254 počítačů, plánuje se výměna starší techniky.
V jejím rámci budou výměněny počítače přednostně všem sekretářkám
klinik a ústavů - výběrové řízení probíhá.
·
Za proděkana pro vědu Prof. MUDr. R. Kodeta, CSc. vystoupil děkan f akulty*
Akreditace studijních oborů
fakulty, akreditace oborů pro habilitační řízení a jmenovací řízení profesorem. Granty - nárůst, výzkumné
záměry, PGS
·
Poté děkan požádal
akademická senát
o vyjádření k návrhu na vytvoření kardiocentra 2. LF UK a FN Motol pro dospělé
ve složení: vedoucí
- Prof. MUDr. J. Vojáček, DrSc., zástupce pro vědu MUDr. Mates. Závěr: AS schválil ustavení
Kardiocentra v rámci Interní kliniky 2. LF UK a FN Motol.
·
Návrh Doc. MUDr. J. Jandy, CSc. na vytvoření Centra dětské
výživy. AS schválil ustavení Centra dětské výživy při I. dětské klinice 2. LF
UK a FN Motol.
·
AS schválil Prof. MUDr. J. Vojáčka do komise pro státní
závěrečné zkoušky v oboru interní lékařství.
·
AS projednal problematiku výuky informatiky - otázka sjednocení bio fyziky a informatiky. Informatika jako pomocník
veřejného zdravotnictví
a preventivního lékařství.

|
| Fakultní zprávy Kolegium děkana
zapsala Jana Chyšková
Zasedání 17. 1. 2000
Personální záležitosti
Dne 17. 1. bylo ukončeno přijímání přihlášek do výběrového
řízení na místo odborného asistenta pro Ne urologickou kliniku dospělých. Stanovení
výběrové komise. Závěr: předseda - Doc. MUDr. M. Bojar, CSc., členové: Doc.
MUDr. V. Komárek, MUDr. J. Charvát, CSc. (Interní klinika), Doc. MUDr. J. Lefler
(Chirurgická klinika), odbory, AS, FNM.
·
KD navrhuje ocenění k životnímu výročí (únor 2000) těmto
pracovn íkům 2. LF UK:
- J. Kopetová - pracovnice děk
anátu 2. LF UK
Ing. Z. Schwippelová - Ústav lékařské chemie
a biochemie 2. LF UK a FNM
Doc. MUDr. J. Ramba, DrSc. - Dětská stomatologická klinika 2. LF UK a FNM
Doc. MUDr. A. Součková, CSc. - vedoucí Ústavu lékařské mikrobiologie 2. LF
UK
Zahraniční záležitosti
Nabídka stipendií - Bavorsko - postgraduální
jednoroční stipendia na školní rok 2000/2001 a Bádensko-Württembersko -
vládní stipendia na léto 2000 a pro školní rok 2000/2001. Závěr:
KD bere na vědomí.
·
KD souhlasí s cestou do zahraničí:
- Doc. MUDr. E. Syková, DrSc. - USA
- RNDr. J. Mareš, CSc. - Švédsko
- Mgr. Hromadníková - Rakousko
- Prof. MUDr. G. Brožek, DrSc. - Velká Británie
Vědecké hodnosti
Schválení habilitační komise pro MUDr. J. Jeřábka, CSc.
v oboru neurologie.

Zasedání 24. 1. 2000
Studijní záležitosti
Řešení problému s nedostatkem pr ostorů pro výuku Ústavu lékařské informatiky v letním semestru. Po předběžném
jednání s tajemnicí fakulty
předloženo k projednání na kolegiu děkana. Závěr: Je nutno obrátit se na vedení FN Motol, zda by bylo možno najít
nové prostory v modrém pavilonu nebo ve staré zástavbě.
Různé
KD se seznámilo s tím, že do 17. března 2000 je nutno
předložit n ávrhy programu Leonardo da
Vinci II a opatření by mělo být takové, že do 15. 2. nutno dodat návrhy
projektů v rámci programu tajemnici fakulty. Informace budou vyvěšeny na web stránce
fakulty.
·
KD se seznámilo s dopisem dr. Vinše z Akreditační komise MŠMT ohledně budoucích akreditací. Nutno vyčkat seznamu oborů a poté zaujmout
stanovisko.

Zasedání 31. 1. 2000
31. 1. 2000 v 11 hod. se bude v konkurzní místnosti fakulty
konat tisková konference. MUDr. J. Janoušek
předkládá habilitační práci na téma: " Dysrytmie po operacích vrozených
srdečních vad" včetně monografie a žádosti o stanovení habilitační
komise pro obor pediatrie. Závěr: KD vyslovuje podmíněný souhlas a postupuje novému KD ke konečnému rozhodnutí a stanovení habilitační komise.
·
MUDr. M. Macek, ml. z Ústavu lékařské genetiky předkládá habilitační práci na téma: "Mutace genů
cystické fibrózy - populační
a etnická charakteristika" včetně
monografie a žádá o stanovení
habilitační komise pro obor lékařská
genetika. Závěr: KD doporučuje
zahájení h abilitačního řízení
a navrhlo komisi, jejíž složení doporučuje ke schválení vědeckou
radou v březnu 2000.
·
KD doporučuje obhájení kandidátské
disertační práce MUDr. H. Houšťkové z 1. LF UK. Závěr: KD projednalo složení komise
a doporučuje projednat a schválit nejbližší vědeckou radou

|
| Fakultní zprávy Vědecká rada
zapsala Jana Chyšková
Zasedání 20. 1. 2000
Zasedání zahájil děkan
fakulty Doc. MUDr. M. Bojar, CSc. a přivítal všechny hosty a členy habilitační
komise.
·
Děkan fakulty blahopřál prom. bi ologovi J.
Klimešovi, PhDr. I. Strombachové, panu R. Škramlíkovi a Prof. MUDr. B. Ošťádalovi, DrSc., k jejich životním
jubileím a předal jim pamětní medaile 2. LF UK.
·
VR byla představena nová odborná asistentka Ústavu lékařské
mikrobiologie 2. LF UK, MUDr. B. Mel tzerová.
·
Výroční zpráva 2. LF UK za rok 1999: Členové kolegia a děkan f akulty seznámili přítomné se
stručnou bilancí roku 1999 a s příznivou ekonomickou situací 2.
LF UK.
·
Zpr áva o
činnosti kolegia děkana 2. LF UK v letech 1997-1999
Zprávu o činnosti za
uplynulé tříleté
funkční období přednesl Doc. MUDr. M. Bojar, CSc. spolu s ostatními členy kolegia děkana.
Habilitační řízení
Vědecká rada doporučuje,
aby MUDr. Radan Keil, odborný asistent Interní kliniky 2. LF UK a FN Motol, byl jmenován
docentem pro obor vnitřní nemoci a postupuje tento návrh na Rektorát Univerzity
Karlovy k dalšímu řízení.
Téma přednášky:
"Prevence a miniinvazivní terapie cholangoitidy."
Jménem hodnotitelské komise posoudil přednášku Prof. MUDr. J. Šnajdauf, DrSc.

|
Odborná konference2nd International
Congress on Mental Dysfunction in Parkinson's Disease
MUDr. Rudolf Černý, CSc.
(Neurologická klinika
dospělých 2. LF UK a FN Motol)
Parkinsonova nemoc (PN) patří
k nejčastějším neurodegenerativním onemocněním. Přestože je známa již
více než 160 let, její léčba je dosud neuspokojivá a až do současné doby chybí
kvantifikovatelná laboratorní diagnostická kriteria, tj. diagnóza je určována na
základě pouze klini ckých
kritérií. Podstatný pokrok v poznání funkční neuroanatomie a farmakologie
basálních ganglií, spolu s rozvojem technologií, které umožňují funkční
zobrazení basálních ganglií in vivo, podnítil v posledním
desetiletí zvýšený zájem kliniků o
parkinsonovu nemoc (PN).
Jedním
z významných aspektů t ohoto onemocnění jsou psychopatologické změny, které mohou ve vysokém
procentu komplikovat dominantní projevy
postižení motorického systému. Zahrnují všechny hlavní okruhy psychických poruch – demence, deprese,
psychóza. Této problematice byl věnován již druhý mezinárodní kongres, který se
konal v Amsterdamu, Holandsko ve dnech 20. až 23. října 1999. Konference byla
pořádána v kongresovém středisku Vrije Universiteit,
Amsterdam. Jednání se účastnilo několik
stovek delegátů ze všech zemí světa (vč. 5 českých). Převážně se jednalo o
klinické neurology, ale účastnili se též odborníci z oblasti psychiatrie,
farmakologie a neuroradiologie.
Program konference byl
rozčleněn do několika sekcí – Basic concepts, Cognitive dysfunction and deme ntia, Psychosis, Depression.
K nejvýznamnějším
novým pozna tkům
předneseným na konferenci patří pokroky v neinvazivním zobrazování funkční kapacity
basálních ganglií pomocí techniky SPECT, dále referáty o nových farmakoterapuetických perspektivách z oblasti substitučních
antiparkinsonik, přímých
dopaminových agonistů a nových forem blokátorů MAO. Z klinického hlediska jsou velmi
významné souborné referáty o diagnostice a terapii deprese a
psychotických epizod u PN, včetně algoritmů léčebné péče.
V úvodní sekci byl
podán přehled současných názorů na neurofyziol ogii systému basálních ganglií. Přestože presentované poznatky jsou
již známé, tvoří rámec nezbytný k pochopení mnoha klinických problémů a
perspektiv léčby PN. Referáty teoretické části byly podány přehledně a srozumitelně. Ve
stručnosti – podle současných představ funguje systém basálních ganglií (BG)
jako modulační (v zásadě inhibiční) systém mozkové kůry. Představuje systém paralelních
zpětnovazebních okruhů kortex-BG-thalamus-kortex, charakteru "closed loop",
uzavřené zpětnovazebné smyčky. Byla identifikována celá řada těchto paralelních smyček, největší
význam má spojení BG – prefrontální kůra. Zjednodušeně lze tyto okruhy rozdělit do tří skupin:
motorický (premotorická a motorická kůra), asociativně-kognitivní (prefrontální
kůra dorsolaterální a orbitoforntální) a limbický –
afektivní (gyrus cinguli anterior). Aktivita z rozsáhlých oblastí kortexu je cestou excitační glutamátergní transmise
převáděna do vstupní oblasti BG (viz protáhlý tvar n. caudatus) a po rozsáhlém zpracování signálu je
aktivována výstupní část BG. Vstupní branou systému BG je striatum, které obsahuje
neurony spontánně neaktivní, hyperpolarizované, k jejichž aktivaci je zapotřebí rozsáhlé
časoprostorové sumace excitačních vzruchů z více korových oblastí. Výstup ze striata
je inhibiční, GABA-ergní. Eferentní částí BG je globus pallidum pars interna (GPi)
a substantia nigra, pars reticulata (SNr). Obě tyto struktury produkují ve své terminační
oblasti inhibiční postsynaptický potenciál (transmiter GABA). Výstup BG jde do thalamo-kortikálního systému cestou paralelních, topicky specifických
drah a do mesencefalické retikulární formace. Zvýšená aktivita výstupu vede
k inhibici thalamokortikálního
systému a útlumovým projevům v rovině motorické, kognitivní
i afektivní.
Ve vnitřní struktuře BG
se rozlišují dva základní funkční okruhy – a) přímá dráha striatum – GPi je
inh ibiční GABAergní
a vede k poklesu aktivity výstupu BG, který má za následek disinhibici
thalamokortikálního
spojení s aktivací kortikální funkce. B) nepřímá dráha striatum – GPe –
N. subthalamicus (excitační, glutamátergní jádro) – GPi. Aktivace této dráhy vede k disinhibici N.subthalamicus,
jeho důsledkem je aktivace inhibičního výstupu z GPi a pokles thalamokortikální
aktivity extrapyramidového systému. Aktivitu nepřímé dráhy též regulují acetylcholinergní
interneurony ve striatu, exprimující ihibiční D2 receptroy. Oba tyto vnitřní okruhy BG jsou pod
regulačním vlivem dopaminergní
dráhy z SN pars compacta – nigrostriatická dráha. Striatální neurony přímé
dráhy exprimují receptor D1, který je inhibiční, neurony nepřímé dráhy exprimují excitační receptor D2. Celkové působení dopaminu tedy
podporuje tok informace
přímou drahou a důsledkem jeho působení je disinhibice thalamokortikální funkce. Hypokineza u PN podle těchto
představ vzniká v důsledku hyperaktivity nepřímé cesty (disinhibice N.
subthalamicus) jako základní projev deficitu dopaminu. Z těchto úvah vyplývá řada perspektivních
léčebných možností – ovlivnění glutamátového a GABAergního přenosu v BG,
selektivní působení
na zakončení výstupního
systému BG v mozkové kůře atd.
Nové diagnostické
možnosti – di agnostika
parkinsonovy nemoci i řady dalších neurodegenerativních onemocnění je až doposud
výhradně klinická. Nemáme žádnou možnost laboratorního pozitivního průkazu
onemocnění. Tato okolnost je velmi nepříjemná, neboť diferenciální diagnóza řady onemocnění je
obtížná a možná teprve při delším sledování klinického vývoje. Ztěžuje
rovněž vývoj a sledování nových léčebných postupů. neboť již správné
zařazení pacienta do studie může být samo o sobě problémem. Prakticky nemožná je pak diagnóza
rizikových pacientů v preklinickém stadiu, tj. pacientů, kteří jsou vhodnými
kandidáty pro
preventivní léčbu. Je tedy velmi potěšující, že v posledních několika
letech se objevují metodiky, které poskytují možnost laboratorního potvrzení diagnózy PN a její preklinické
diagnostiky. Patří se především zobrazovací metody nukleární medicíny, kterým
bylo věnováno celé jedno satelitní sympozium. Metodika
"single photon emission computer tomography" (SPECT) registruje záření emitované radioaktivním izotopem a dokáže rekonstruovat
topografický obraz tkáně obsahující radiofarmakon. Při použití vhodného ligandu
je pak možno zobrazovat tkáně specifického biochemického složení. Pro účely diagnostiky PN se
podařilo vyvinout ligandy s vazbou na dopaminergní
transportní systém presynaptického neuronu nigrostriatické dráhy a postsynaptický receptor D2 typu ve striatu. Do první
skupiny patří derivát kokainu značený 123I FP-CIT. Snížené vychytávání tohoto radiofarmaka
bylo prokázáno v případech degenerace nigrostriatické
dráhy.
Významné je zjištění,
že pokles a ktivity je
prokazatelný i u pacientů v preklinickém stadiu (u pacientů
s hemisymptomptomatikou byl pokles aktivity patrný i
v klinicky "zdravém" striatu). Studie na klinicky zdravých pacientech s předpokládaným rizikem rozvoje
nemoci nebyla dosud provedena. Výsledky FP-CIT studií jsou srovnatelné s výsledky
PET studií využívajících 18F-DOPA. Další důležitou aplikací FP-CIT je diferenciální
diagnostika extrapyramidových poruch obecně. Bylo prokázano, že absorpce
FP-CIT je normální u esenciálního tremoru
(odlišení od PN) a naopak je snížená u "Lewy body disease" (kombinuje
demenci s parkinsonským syndromem, FP-CIT odliší od Alzheimerovy demence, kde je
dopaminergní dráha normální). Pokles absorpce FP-CIT je tedy charakteristický pro PN, "Progressive supranuclear
palsy" Multiple system atrophy" (MSA). U pacientů s PN bylo při
sekvenčním provádění FP-CIT SPECt vyšetření zjištěno progresivní
ubývání presynaptických dopaminergních
receptorů (odstup jeden rok).
SPECT s použitím
FP-CIT je dop lněn
použitím 123I-IBZM. Jedná se o benzamidovou molekulu, derivát
neuroleptika supiridu, který se silně váže na dopaminergní receptory typu D2 ve striatu. U PN je jeho aktivita
normální, v počátečním stadiu dokonce díky projevům denervační
hypersensitivity zvýšená, zatímco je snížená u degenerativních onemocnění typu MSA, Huntingtonovy
chorey, nigrostriatické degenerace a "Frontal lobe dementia". IBZM SPECt je
normální u PN, snížené vychytávání je typické pro PSP, MSA a nigrostriatickou
degeneraci.
Objevují se i zprávy o
možnostech detekce rizikových nebo preklini ckých stadií PN pomocí detailního vyšetření okohybné funkce
nebo čichu –
zhoršení čichu korelovalo s poklesem vazby FP-CIT u pacientů s PN.
Problematika deprese u PN je klinicky i teoreticky významná. Obtí žná je již diagnóza deprese u PN – somatické
projevy obou nemocí jsou často podobné, škály běžně používané pro diagnostiku depresivních stavů nejsou pro PN
adekvátní. Vhodná se jeví škála Beck depression inventory,
která hodnotí i motorické projevy, nebo GDS (Geriatric depression scale). Depresivní
symptomatika PN se liší od projevů klasické endogenní deprese. Suicidálních
pokusů je podstatně méně, téměř chybí halucinace a persekuční bludy. Dominuje útlum,
pocit smutku a
zvýšená dráždivost. Dříve uváděná prevalence depresivních poruch u PN se považuje za nadnesenou, případů velké endogenní deprese se odhaduje méně než 10 procent, depresivní episody ale uvádí až 30% pacientů.
Riziko vzniku deprese
je až 45x vyšší než u zdravých lidí srovnatelného věku. Depresivní porucha zvyšuje riziko
mortality ještě více než demence (riziko je 2,5x, resp. 2x vyšší). Léčba deprese
u PN: doporučuje se používat léky v pořadí: SSRI – TCA (tricyklická
antidepreseiva) – Lithium – MAO inhibitory – elektrošoková léčba. Efektivita
SSRI v léčbě deprese u PN je srovnatelná s TCA, jejich bezpečnostní
profil je ale lepší. Dostupné klinické studie nejsou jednoznačné, ale prokázaly trend ke zlepšení depresivní symptomatiky u PN, vyjímkou je
fluoxetin (Deprex, Apo-fluoxetin, Deprenone, Fluogal), který vedl podle dvou studií ke
zhoršení motorických projevů PN, zvl. tremoru, a neměl by se tedy v této
indikaci používat. Celkově je ale výskyt motorických komplikací léčby SSRI u PN překvapivě malý. TCA
jsou známa svými nežádoucími anticholinergními účinky a kardiotoxicitou. Podle výsledku provedených studií u PN
jsou v léčbě deprese u PN účinné v 50-60% a nezhoršují motorickou
symptomatiku PN. Výjimkou je desipramin (Petylyl), který zhoršoval motorickou symptomatiku PN. Účinek nové
skupiny antidepresiv – SNRI – u PN není dosud znám. Lékové interakce
s antiparkinsoniky byly popsány u SSRI typu, nemají však klinický význam.
Není ani zakázána kombinace SSRI se selegilinem (blokátorem MAO-B), přestože může vést
k serotoninergnímu syndromu. V každém případě je při nasazování
antidepresiv u PN nutné pečlivé klinické sledování
motorických i psychopatologických projevů
pacienta. V současné době nejsou přesvědčivé důkazy, že léčba L-DOPA
zhoršuje výskyt demence u PN.
Psychotické projevy
patří k závažným projevům pokročilých fází PN. Mají charakter toxické
dopamin omimetické psychosy. Škála klinických projevů je široká, od relativně neškodných zrakových
halucinací – živé sny, benigní halucinace, přes halucinatorně delirantní projevy
až po plně rozvinutou psychózu. Narušení spánku dopaminomimetiky je relativně časté. Část
zrakových halucinací
se vysvětluje jako přetrvávání snových obrazů v bdělém stavu a je závislá na
intenzitě L-DOPA léčby. Halucinace jsou obvykle zřetelné postavy lidí a
živočichů, často známých či rodinných příslušníků. Halucinace jsou
zřetelné, živé, barevné,
nejsou spojeny se strachem ani s výraznějším emotivním nábojem. Pacient si je zpočátku vědom nereálnosti svého
počitku, někteří pacienti se s nimi naučí vyrovnávat sami – dívají se
jinam, ignorují je, halucinace pak mohou mizet. Negativní vliv na
vznik halucinací hrají oftalmologické poruchy (špatná zraková korekce, katarakta
apod.), které je nutno řešit ! Těmito
charakteristikami se parkinsonská psychóza liší od klasické
schizofrenie, kde dominují sluchové halucinace obvykle s persekučním obsahem a bludy. Prevalence
psychotických projevů
u PN kolísá od 10 do 40% v různých studiích. Výskyt v průběhu prvních 5
let indikuje rychlejší rozvoj PN, hlavně motorických projevů, ale menší riziko vzniku demence. Časný rozvoj psychotických projevů nutí
k důkladné diferenciální diagnostice! I "benigní" psychotické projevy
je nutno pečlivě sledovat, neboť se mohou velmi rychle dekompenzovat do plně rozvinuté psychózy. Precipitující okolností bývá často
interkurentní onemocnění – nejčastěji infekce, trauma, operace - nebo změna
antiparkinsonské medikace.
Při rozvoji psychotických komplikací tedy pacienta hospitalizujeme, vylučujeme interkurentní onemocnění, dále
vysazujeme naposledy nasazené antiparkinsonikum (návrat
k poslední tolerované medikaci), pokud
neuspějeme, vysazujeme další antiparkinsonika. Vysazování se doporučuje v pořadí: anticholinergika, selegilin (deprenyl), blokátory COMT (katechol-O-metyl
transferázy) a amantadin. L-DOPU vysazujeme naposledy a velmi pomalu, rychle jen u
akutního deliria.
Pokud tento postup
nestačí, nasaz ujeme
neurolpetika. Nejúčinnější je atypické neuroleptikum clozapin (cave agranulocytoza).
Olanzapin, risperidon jsou méně účinné možnosti. Jako ultimum refugium slouží
thioridazin a haloperidol. Účinnou možností je též ondansetron, aplikovaný v podstatně vyšších
dávkách než při aplikaci jako antiemetikum (potíže s přestupem pč¨řes HEB).
Účinnou léčbou je též aplikace rivastigminu (Exelon) do 6
mg/den. Jde o blokátor centrální acetylcholinesterazy. podobně i apomorfin má mírný antipsychotický efekt
a jeho kontinuální parenterální aplikace je dobrou alternativou L-DOPA při rozvoji fluktuace, dyskinéz i psychotických
episod. V každém případě je ale rozvoj psychózy u PN velmi nepříznivým znamením, dokumentujícím pokročilou ztrátu dopaminergních neuronů v CNS.
Nové léčebné postupy PN se snaží řešit hlavní problémy
spojenou s dlouhodobou substituční léčbou L-DOPA – ztráta účinku, fluktuace
účinku (on-off efekt) a vznik dysk inéz. Je prokázáno, že L-DOPA sama vede k vyšší oxidační zátěži, proto je
snaha její dávku co nevíce redukovat a od počátku nasazovat přímé agonisty
dopaminu, u nichž se předpokládá, že mají sami o sobě zametací (scavenger) efekt,
snižují obrat dopaminu a spotřebu L-DOPA, inhibují aktivitu n. subthalamicus. K perspektivním lékům patří tzv.
atypická antiparkinsonika (dosud nejsou v klinické praxi), pojmenovaná jako
analogie k atypickým neuroleptikům. Např. SKF 38959 je D1 antagonista působící
na úrovni prefrontálního kortexu a n. accumbens, nepřímo zvyšuje hladinu dopaminu ve striatu.
Připravují se i deriváty estrogenů, zbavené své hormonální účinnosti, u nichž
se využívá jejich O2 scavenger efektu a blokády NOS. Blokátory NMDA receptorů mohou
snížit excitační působení n. subthalamicus na globus pallidus internus a tím
snižovat patologickou hyperinhibici BG u PN. Ze známých
substancí do této skupiny patří budipin
(inhibitor v sestupném pořadí: NMDA, DA, M1,M3), bisperiden (M1-M3, NMDA), dále
amantadin, memantin, ketamin. Nové typy blokátorů MAO – vyvíjí se reverzibilní
blokátor MAO A i B, jen centrálně účinný (přestup neaktivního prekurzoru přes HEB
s aktivací intracerebrálně), který by měl antidepresivní i antiparkinsnský
efekt. Do této skupiny patří rasagilin –
ireverzibilní MAO-B i A inhibitor a O2 scavenger, má
neuroprotektivní efekt. Moclobemid je reverzibilní inhibitor MAO-A
s antidepresivními efekty, s prokázaným antiparkinsonským efektem. Lze
kombinovat s L-DOPA, nikoliv ale se selegilinem! Potenciálně může být efektivní jeho kombinace
s reverzibilním blokátorem MAO-B, např. lazabemidem.
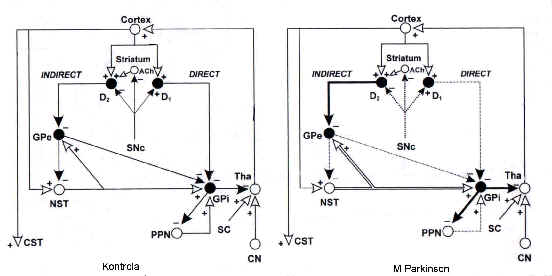
Obrázek 1: schéma
funkčního zapojení systému basálních ganglií v normě (vlevo) a u PN (vpravo).
Vysvětlení v textu. G Pe, GPi - globus pallidus externus,
internus, PPN – nucleus interpeduncularis, NST – nucleus subthalamicus, CST –
tractus corticospinalis, SC – spinal cord CN – cerebellar nuclei, Tha – thalamus.
SNc – subst. nigra, pars compacta.
Upraveno podle Brandta Th. et al. Neurological Disorders,
Academic Press, 1996.
Obrázek 2 : srovnání aktivity 123 I FP-CIT ve striatu u zdravé kontroly (A) a pacienta s Morbus Parkinson
(B). Všimněte si nápadné asymetrie postižení u pacienta. Z
technických důvodů nelze uvést obr. 2 - viz tištěná verze tohoto čísla

|
Přečetli jsme za vásEutanazie
- problém etický, právní i filozofický
Ing. Marcela Cipryánová
(Ústav biofyziky 2. LF UK)
 Jack Kevorkian vynalezl v roce 1989 infúzní
zařízení napomáhající k sebevraždě, které bylo poprvé použito v červnu 1990. Tím
byl znovu rozdmýchán spor o přípustnosti pomoci k sebevraždě. Smyslem tradičního
lékařského vzdělání je prodloužení pacientova života; problém spočívá v otázce zda za každou
cenu. Diskuze
o eutanazii se objevují čas od času ve sdělovacích prostředcích.
Problém se však táhne medicínou od jejího vzniku. Jack Kevorkian vynalezl v roce 1989 infúzní
zařízení napomáhající k sebevraždě, které bylo poprvé použito v červnu 1990. Tím
byl znovu rozdmýchán spor o přípustnosti pomoci k sebevraždě. Smyslem tradičního
lékařského vzdělání je prodloužení pacientova života; problém spočívá v otázce zda za každou
cenu. Diskuze
o eutanazii se objevují čas od času ve sdělovacích prostředcích.
Problém se však táhne medicínou od jejího vzniku.
Pojem eutanazie
v antice znamenal krásnou či dobrou smrt. V první polovině 19. století, kdy
se o ní opět diskutovalo, znamenala umírání ulehčené rukou lékaře. Johan
Chri stian Reil
formuloval terapeutický základ eutanazie ve svém díle Učení o eutanazii (1816,
vyšlo po smrti autora): "Postarat se o to, aby nemocný zemřel smrtí, která je
pokojná."
Podle tohoto pojetí znamenala eu tanazie lékařskou pomoc v umírání, k níž patřila starostlivá
péče, šetrný postoj lékaře k nemocnému, opatrné zacházení s léky
a jiná lékařská opatření. Zkracování života bylo přísně odmítáno.
Zatímco pasivní pomoc v umírání byla trpěna, aktivní
pomoc byla zakázána.
Na konci 19. století byly
diskuze o eutanazii ovlivněny sociálně da rwinistickými idejemi. Adolf Jost položil ve své knize
Právo na smrt otázku: "Jsou případy, kdy je smrt individua jak pro ně, tak pro
celou společnost žádoucí?" Tím byla nastolena otázka hodnoty života společensky - jako záležitost státu. Stát má
v zájmu postiženého učinit rozhodnutí, nemůže-li tak učinit nemocný sám, (je-li např. pomatený či malformovaný).
Státu tedy bylo právo na usmrcení výslovně přiznáno. Pojem "bezcenný život", jak jej zavedli
Binding a Hoche v r. 1920, vedl pod vlivem sociálního darwinismu v zostřené ekonomické
a kulturní krizi po světové válce k intenzivní a osudné debatě
o eutanazii - tj. o usmrcení z rukou lékařů z údajně humánních
a pokrokových pohnutek (1).
Eutanazie pasivní
Jedná se o strategii
”odkloněné stříkačky”
– tedy postup, při kterém nejsou na přání a se souhlasem nevyléčitelně nemocného
prováděny zbytečné kurativní zásahy, které smrt prokazatelně neoddálí. Smrt je
tolerována jako nezvratná, přirozená, blížící se součást života. Jedná se zejména
o stavy nemocných, kde cesta kurativní nepřináší efekt pro další kvalitu
života, nebo kvalitu života zjevně negativně ovlivňuje. Z praxe se jedná zejména o ty případy, kdy nemocný odmítá
několik týdnů, či dnů před předpokládanou smrtí podrobit se záření,
náročným operacím, či intenzivní chemoterapii. Nemocný má právo, či možnost, tyto intervence
odmítnout, ale přebírá
tak na sebe všechny důsledky z toho plynoucí. Povinností
rodinných příslušníků, blízkých, komunity a odborných pracovníků
je vytvořit takové
podmínky, aby nevyléčitelně
nemocný, který se takto rozhodl, netrpěl fyzicky a nestrádal psychicky a sociálně.
Eutanazie aktivní
Jedná se o tak zvanou strategii ”přeplněné stříkačky”. Aktivní eutanazie je zabitím
z útrpnosti na výslovné přání trpícího. Byla a je odsuzována
a zákonem trestána. Legalizace aktivní eutanazie je morálním a etickým dilema,
které je spojeno s celosvětovou diskusí o tom, zda milosrdné ukončení života za nesnesitelné trýzně a bolesti je čin
humánní (2).
Eutanazie je pro mnohé
odborníky z řad lékařů, právníků a psychologů pojmem, o kterém
vedou dlouhé a ostré debaty s rozporuplnými z ávěry. Shodují se v tom, že milosrdné ukončení
života za nesnesitelné tryzně je činem humánním, avšak i na tom, že eutanazie
je druhem zabití.
Většina států odmítá legalizaci eutanazie.
Zákonodárné orgány
v Evropě ho dnotí
eutanazii jako morálně nepřípustný jev. V evropských
zemích je zabití pacienta ze soucitu
trestné a trestá se odnětím svobody na několik roků. V tomto směru je
výjimečná situace
v Holandsku, kde podle odhadu ukončí život eutanazií 5 - 8 tisíc pacientů
ročně (1). Holandský
parlament přijal v roce 1993 zákon, který v určitém
smyslu eutanazii povoluje. V případě,
že je žádost projednána zvláštní, státem ustanovenou, komisí po opakované
žádosti prokazatelně trpícího klienta a jeho rodinných příslušníků, je eutanazie teoreticky proveditelná.
Přesto ale lékař, který asistoval eutanazii, podléhá trestu, který může být pro lékaře
v rozsahu odnětí svobody
až do 12 let. Prakticky je tento rozpor v Holandsku řešen situační etikou
a vysokou mírou společenského souhlasu s provedeným
zákrokem. Návrhy na legalizaci eutanazie se po krátkou dobu podařilo prosadit v severním teritoriu Austrálie, ale v současnosti je legalizace
pozastavena.
V červenci roku 1998
proběhla če skými
medii informace o tom, že Vrchní soud v Bonnu, Spolková republika Německo, uznal za
legální postup provedení aktivní eutanazie u nevyléčitelně nemocné osmdesátileté klientky, která trpěla
nesnesitelnými bolestmi. Klientka podepsala své přání a nezpochybnitelnou vůli
o provedení eutanazie a Vrchní soud toto přání legalizoval. K tomuto
postupu se v tomto případě překvapivě příznivě vyjádřili i místní
autority evangelické a katolické církve. Tak poprvé došlo k prolomení
bariéry ve vztahu k ukončení života aktivní eutanazií v zemi, kde se
velice často diskutovalo o možnosti zneužití eutanazie v kontextu se
zkušenostmi
z koncentračních táborů za druhé světové války (2).
Podle platného práva
České republ iky je eutanazie trestná. V roce 1996 se objevil
návrh ministra spravedlnosti na legalizaci
eutanazie, ale vzápětí byl po celospolečenské kritice stažen. Je zajímavé, že v Československu za období
První republiky – sice nebyla eutanazie legální, ale lékaři, který jí provedl za
určitých jasně definovaných kriterií, hrozil trest v podobě symbolického
vězení na dobu 24 hodin.
HOSPIC
Protiváhu rychlých řešení, která vě tšinou nabízejí společnosti pro eutanazii, představují instituce útulků (hospiců).
Jejich cílem je zabránit tomu, aby se lidé vůbec dostávali do situací, kdy ze
zoufalství prosí o dopomoc ke smrti (1).
Myšlenka hospice
vychází z úcty k člověku jako jedinečné, neopakovatelné bytosti. Hospic nemocnému zaručuje, že: nebude
trpět nesnesitelnou
bolestí, bude vždy respektována jeho lidská důstojnost, v posledních chvílích svého života
nezůstane osamocen. Cílem hospicové péče není prodlužování života, ale jeho kvalita. Tomu je přizpůsobena i lékařská péče.
Lékař zde vědomě upouští od všech léčebných zákroků a postupů, které
nemohou zlepšit kvalitu života nemocného a naopak ordinuje všechno to, co kvalitu
života zlepšit může.
Hospic v průběhu
staletí
Zpočátku představ oval útulek, útočiště pro pocestné, obvykle zřízený, nebo obývaný
řeholníky. Ve středověku
byl tento termín používán pro domy odpočinku, které sloužily zejména poutníkům
při cestách ke Svatému hrobu v Palestině. Poutníci v hospicích načerpali
nových sil, aby mohli pokračovat ve své dlouhé pouti. Součástí činnosti hospiců
byla i stavba mostů přes řeky a údolí. Ve vysokohorských průsmycích byly
budovány mnichy z klášterů hospice, které spojovaly
jednotlivé sousedící země.
Nejznámější hospic založil svatý Bernard z Menthonu roku 1049 na místě, na
kterém se dnes nalézá Svatý Bernard v Alpách, ve výšce 2188 metrů.Ve
dvacátém století ožila myšlenka hospiců v nové podobě a symbolice,
totiž ve vztahu k pomoci a péči určené umírajícím na cestě k smrti. Na počátku
dvacátého století byl ve východní částí Londýna otevřen Charitou irských sester
- St.Joseph´s Hospice v Hackney. Po druhé světové válce v tomto hospici pracovala sestra Cecilly Saundersová, která v roce 1960
zakládá v Londýně první moderní hospic. Hospice se
rozšířily nejdříve v Anglii, Irsku
a Americe a v současné době jsou v transformované podobě (kombinace domácí, semiambulantní
a lůžkové péče) zřizovány také v Německu, Itálii a Rakousku.
Odhaduje se, že v současné době existuje ve světě okolo 2000 hospiců (2).
Byly a stále budou
vedeny závažné diskuze o povinnostech mravního, věcného a právního
zdůvodnění dění v medicíně. Týkají se především n orem
profesionálního jednání (profesní etiky) a na zájem pacienta zaměřené medicínské a ošetřovatelské praxe
(klinické etiky). Na jedné straně stanice intenzivní péče a rostoucí
transplantační možnosti, na druhé straně rostoucí technické možnosti resuscitace
a udržování života,
stále budou oživovat společenské diskuze na téma oprávněnosti neposkytnutí či přerušení léčby
některých umírajících, důstojné pomoci při umírání či aktivní pomoci při ukončení
života. K vyřešení nestačí dosavadní normy vědění, zvyklostí
a práva, vznikají etické problémy, o kterých je nutno dál jednat.
Dodatek
Směrnice pro pomoc
umíraj ícím
V roce 1979 představenstvo Spolk ové komory lékařů schválilo v souhlasu se
směrnicí Švýcarské akademie lékařských věd z roku 1976 své Směrnice pro pomoc umírajícím.
Lékař je zásadně povinen ochraňovat život a zmírňovat utrpení svých pacientů,
nikoliv však "používat všechny terapeutické možnosti sloužící prodloužení života". Na podkladě eutanazie, kterou zdeskritovalo
období nacionálního socialismu v Německu, se ukázalo jako nezbytné nařknout z neetického
a nelékařského jednání aktivní pomoc při sebevraždě. Rovněž tak se ale
jeví jako neetické prodlužovat proces umírání za každou cenu s použitím
nejdokonalejších přístrojových pomocných prostředků.
1. Úvod
K povinnostem lékaře
ochraňovat a udržovat život, bránit a obnovovat zdraví, stejně tak jako
tlumit lidské utrpení, náleží také pomáhat umír ajícím až do jejich smrti. Pomoc umírajícím sestává z léčby, podpory a péče.
2. Léčba
- Při ošetřování je třeba respe
ktovat,
po přiměřeném objasnění, vůli pacienta schopného usuzovat, a to
i v tom případě, že se neshoduje s názorem lékaře a s jeho
návrhem předpokládané léčby.
- Je-li pacient v bezvědomí nebo je jinak neschopný usuzovat, je z
apotřebí postupovat v zájmu nemocného a použít po medicínské stránce náležité
metody a způsoby léčby jako výraz
odborného postupu bez přímého pokynu k jeho uskutečnění. Je ale za potřebí
brát ohled na poukazy týkající se
pravděpodobných přání pacienta. Z právního hlediska závisí ovšem poslední
rozhodnutí na lékaři, ledaže by podle ustanovení Občanského zákoníku, byl ustanoven poručník a vědělo se o jeho svolení.
Jestliže je pacient nezletilý nebo zbaven svéprávnosti, pak nesmí být léčení a další péče omezeno nebo
ukončeno proti vůli rodičů nebo
poručníka.
- Jestliže se u některého umíraj
ícího
nebo zraněného pacienta projeví náznaky zlepšení, pak musí lékař použít takových metod
a postupů, které slouží možnému uzdravení nebo zmenšení utrpení.
- U pacienta umírajícího
- u něhož základní onemocnění
nabylo nezvratný průběh s infausní prognózou a
- který nebude již moci uvědoměle
žít v plném kontaktu se svým okolím jako plně komponovaná osobnost, má
lékař jen tišit obtíže. Není však nijak povinen použít všech terapeutických
možností, které jsou schopné prodloužit žití.
3. Podpora
Lékař svou přítomností
u pacienta umírajícího nebo smrtelně zraněného, který je schopen
vnímat a navázat kontakt, poskytuje i lidskou pomoc.
4. Péče
Smrtí ohrožený nemocný, zraněný nebo umírající pacient má
nárok na péči, která odpovídá podmínkám a možnostem, jež v dané
situaci existují. Umírající má nárok na lidsky důstojné
umístění a opatrování.
Definice pojmu "hospicová péče" dle obecně uznávaných organizací
a institucí
Hospicová péče je dle
různých dále uvedených pramenů pojímána v rámci obecných principů podobně,
rozdíly je možno identifikovat v komplexnosti vnímání potřeb um írajícího, například ve vztahu
k jeho prostředí, sociálním vztahům a potřebám jeho blízkých.
Dle Světové zdravotnické organ izace
Hospicová péče je integrovaná fo rma zdravotní, sociální a psychologické péče
poskytovaná klientům všech indikačních, diagnostických i věkových skupin,
u nichž je prognózou
ošetřujícího lékaře předpokládána délka dalšího života v rozsahu méně než 6 měsíců.
V rámci hospicové péče je poskytována zejména paliativní péče.
Paliativní péče je
celková léčba a péče o nemocné, jejichž nemoc nereaguje na kurativní
léčbu. Ne jdůležitější
je léčba bolesti a dalších symptomů, stejně jako řešení psychologických, sociálních
a duchovních problémů nemocných.
Časový horizont
maximálně 6 měs íců
do očekávané smrti tak výrazně odlišuje péči hospicovou od péče například
léčeben dlouhodobě nemocných
nebo ošetřovatelských ústavů.
Dle Ministerstva zdravotnictví České
republiky
Hospicová péče je komplexní multidisciplinární paliativní péče, kterou tvoří souhrn
odborných lékařských, ošetřovatelských a rehabilitačních činností,
poskytovaných preterminálně
a terminálně nemocným, u kterých byly vyčerpány možnosti kauzální
léčby, ale pokračuje léčba symptomatická s cílem minimalizovat bolest a zmírnit všechny
potíže vyplývající ze základní diagnózy i jejich komplikací
a zohledňující bio – psycho – sociální potřeby nemocného
(2).
Literatura:
(1) Kronika medicíny, Praha, 1994
(2) http://www.zdrav.cz/in_kazdy.htm

|
Odborná konferenceXXX.
memorialni sestanek profesorja Janeza Plečnika
Ljubljana 3.-4. prosince 1999
Prof. MUDr. Josef Stejskal, CSc.
(Ústav patologické anatomie 2. LF UK)
Každý pražský patriot zná
jméno Plečnik a ví, že se tak jmenoval sl ovinský architekt, který upravoval pražský hrad pro
sídlo našeho prvního
presidenta Masaryka. Jenže za jeho příjmením Plečnik se ozývalo jméno Jože, neboli
Josef, zatímco Janez je náš Jan. Přiznávám s hanbou své dosavadní nevědomosti o této dvojici bratrů
z bratrské Lublaně. Janez se narodil v r. 1875 a vystudoval medicínu ve
Vídni. Tam pracoval pod slavným C. Landsteinerem. Do svého rodiště se vrátil jako
třicátník specializovaný v patologické anatomii. Záhy si získal výtečnou pověst jako
znamenitý odborník a také jako nadšený pěstitel hudby. Hrál prý výborně na čelo. Po první
světové válce v r. 1919 se zasloužil v o založení lékařské akademie v Lublani, kde pak
působil až do své smrti v prosinci 1940. Od založení lékařské akademie
rozšířené po druhé
světové válce o další ročníky studia a povýšenou tím na lékařskou
fakultu, uplynulo tedy v r.1999 80 let. Při padesátém výročí se poprvé konalo slavnostní vědecké zasedání na
paměť tohoto nejvýznačnějšího ze zakladatelů školy a tradice se od té doby
udržuje dodnes. Připomíná nejen Plečnikovy vědecké a organizační zásluhy,
ale také jeho umělecké sklony - součástí oslav je vždycky kromě vědy také hudba,
a sice hudba provozovaná z lásky, tedy amatérská.
Vědecká část
zasedání mívá ch arakter
symposia s mezinárodní účastí a jeho téma zasahuje do několika oborů.
Tak tomu bylo i tentokrát, kdy nám přišlo někdy počátkem září srdečné
pozvání od předsedy organizačního výboru Dušana Ferlugy, našeho starého přítele ještě
z dob, kdy byla “družba” mezi UK a lublaňskou universitou. Na pořadu byly
“Autoimunní systémové choroby”, přitažlivé téma, které
velmi zajímá nás i naše klinické spolupracovníky. Ti nás přesvědčili, že je nutné se zúčastnit (na předběžném programu byla atraktivní
jména pozvaných
řečníků), dokonce sehnali sponzora, ale nakonec z celé výpravy zbyli jen dva patologové -
kromě pisatele ještě Dr Vernerová z 1.LF. Cesta z Prahy do Lublaně na dva
dny počátkem prosince
pochopitelně není příliš lákavá.
Návštěvníky
z téměř jarní Prahy č ekala hned po příletu dvě překvapení: jednak mráz a množství
čerstvě napadaného
sněhu v ulicích a na střechách předvánočně osvětlené Lublaně, jednak pozvánka na seminář u mikroskopu,
který se konal asi za hodinku poté, co jsme ji našli v hotelu. Doklouzali jsme tam
jen s malým zpožděním a během dlouhé diskuse u mikroskopu
s dvanácti hlavicemi jsme měli neformální příležitost se seznámit
s nositeli několika známých jmen ze svého oboru. Druhý den
ráno jsme jim pak pozorně naslouchali na
zasedání ve zcela zaplněné velké posluchárně nové budovy teoretických
a preklinických oborů lublaňské fakulty. Přednášejícími ovšem byli kromě
patologů ještě četní slovutní pracovníci dalších oborů - především imunologové, revmatologové, nefrologové
i pediatři.
Čestnou “Plečnikovu
přednášku” měl hostující profesor lékařské f akulty lublaňské university Y. Shoenfeld
(Israel) na téma “Endothelial cells, atherosclerosis and autoimmunity”. Podrobně se zabýval mechanizmy poškození endotelií u autoimunních
a infekčních stavech a upozornil na množství důkazů, které svědčí pro
urychlení rozvoje arteriosklerózy při těchto zdánlivě nesouvisejících chorobách.
Také v dalších
přednáškách se skl oňoval
endotel ve všech pádech zejména v souvislostech se zatím
neúplně objasněnými vztahy
k protilátkám ANCA. Složitou a technicky náročnou studii na toto téma
uvedl představitel týmu vídeňské fakulty Prof. Kerjaschki. Při hledání
společného antigenu, který se dá předpokládat na povrchu endoteliálních buněk i neutrofilních
granulocytů
identifikovali jako pravděpodobného viníka složitý membránový sialoglykoprotein: human lysosomal
membrane protein 2 (H-lamp-2). Jiné anti-endoteliální protilátky, které mění expresi adhezních molekul
a indukují sekreci různých cytokinů a chemokinů schopných přitahovat
a zakotvit polynukleáry studovala mezinárodní skupina z Tel-Hashomeru.
Zjistili mimo jiné zajímavé rozdíly mezi protilátkami s vazbou na endotel
velkých cév (tkáňové kultury endotelií lidské pupečníkové žíly) a na
mikrovaskulární endotelie (modifikované buňky kostní dřeně).
Úvod přednášek
o systémových vaskulitidách obstaral C.J. Jennette, organizátor konference
Chapel-Hill 1994, která položila základ nové klasifikace vaskulitid.
Postupně pak byly
probrány v dalších přednáškách systémové záněty cév ze všech možných
hled isek, včetně
klinických obrazů a léčení. Bylo znát, že jde o výsledky dlouholeté
zaměřené spolupráce domácích klinik a ústavů. Obzvláště systémový lupus
erythematodes byl studován na velmi imposantních souborech, převážně
z Ferlugova ústavu. Vynikající byla i jejich obrazová
dokumentace. Celkem zaznělo kolem třiceti
přednášek a bylo vystaveno patnácti posterů.
Velmi hezkým
a neočekávaným z ážitkem byl závěrečný “30. jubilejni koncert zdravnikov”, který se konal
v impozantní vstupní hale lublaňské národní galerie za účasti reprezentantů slovinského kulturního
a vědeckého života. Kromě děkana lékařské fakulty v úvodu hovořil president slovinské akademie věd
a umění, své pozdravy vyřídil zástupce ministerstva zdravotnictví a delegát
lékařské společnosti. Po té se udělovala různá vyznamenání - jednak za vědecké
úspěchy a kulturní zásluhy - jednak za studijní výsledky. Vyznamenané byly tři studentky ze třetího ročníku, které převzaly své odměny - kromě obálky
s financemi také objemnou učebnici patologie (Cotran a spol.). Kytičku
převzaly i jejich matky, které se dostavily jako tradiční doprovod ve dlouhých večerních
toaletách.
Hudební pořad byl velmi
různorodý. Pěvecké sbory se předvedly čtyři: sbor studentů lékařské fakulty, pr acovníků klinického centra,
smíšený sbor zdravotníků a sdružení Vox medicorum. K tomu ještě
mužské vokální kvinteto. Komorní hudbu reprezentovalo především kvarteto, kde
první housle hrál profesor patologie. Přednesli procítěně pomalou větu z Dvořákova amerického
kvartetu a i když průzračné předivo tónů této slavné skladby nebylo občas
zcela neporušené, měli velký aplaus. Dvořákovu hudbu jsme slyšeli ještě jednou.
Byla to finální věta klavírního kvintetu a u primu seděl tentokrát sám pan ředitel fakultní nemocnice. Ohlas publika byl opět
srdečný. Závěrečný
výstup měl lublaňský zdravotnický orchestr, který předvedl
jeden z Bachových brandenburských
koncertů. Nesmíme však zapomenout na vystoupení tří tradicionalistů - houslisty patologa, kytaristy pediatra a basisty technika - někdy po
přestávce. Zahráli s velkým švihem staré irské a “kovbojské”
skladbičky!
Bylo to krásné
muzicírování, kdy se z posluchačů stávali nadšení úči nkující a z účinkujících neméně nadšení posluchači. Atmosféra byla
nakažlivá
a vnucovala myšlenky, jak by asi vypadal podobně organizovaný podnik u nás doma, kde jistě není méně
hudebně nadaných a hudbu milujících zdravotníků.

|
ZajímavostiUdálosti
24. 1. prezident
republiky Václav Havel za přítomnosti našich známých sportovců (desetibojaře Tomáše Dvořáka, běžkyně na lyžích Kateřiny
Neumannové, hokejisty Vladimíra Růžičky a dalších) otevřel novou část Kliniky rehabilitace 2. LF UK a FNM.
Vznikla nová pracoviště s moderním vybavením (biochemie, imunologie, ergoterapie, vodoléčba), kde se kromě léčebných prostor nachází
i vědecké, výzkumné a pedagogické pracoviště.
·
1. 2. začali vykonávat funkce noví děkani lékařských
a farmaceutických fakult a rektoři univerzit. Funkce rektorky Univerzity Pala ckého v Olomouci se ujala Prof. MUDr. PhDr. Jana Mačáková, CSc., funkce rektora Veterinární a farmaceutické
univerzity v Brně Prof. RNDr. Václav Suchý, DrSc., 2. lékařskou fakultu UK v Praze povede do roku 2003 Prof.
MUDr. Josef Koutecký, DrSc., Lékařskou fakultu PU v Olomouci Doc. MUDr. Čestmír Čihalík, CSc.,
Farmaceutickou fakultu UK v Hradci Králové Doc. RNDr. Jaroslav Dušek, CSc., Farmaceutickou fakultu VFU
v Brně Doc. RNDr. Jozef Csőllei, CSc.
·
2. 2. byla ve FNM
otevřena nová infekční
stanice pro drogově závislé. Stanice je jediná svého druhu v České republice.
·
4. 2. profesor Bohuslav Niederle, nestor české chirurgie a
dlouholetý přednosta chirurgické kliniky FNM, převzal titul Rytiř českého lékařsk ého stavu - Eques ordinis medicorum bohemicorum - za rok 1999, které mu 27.
listopadu 1999 udělilo grémium České lékařské komory.
Grémium, složené z členů čestné rady lékařské komory a předsedů čestných rad
okresních sdružení, zvolilo B. Neiderleho ze šesti kandidátů většinou hlasů.

|
Ročník č.8 • Ročník č.7 • Ročník č.6 • Ročník č.5 • Ročník č.4 • Home 2. LF
Datum poslední aktualizace 07.09.2000, © Marcela.Cipryanova@lfmotol.cuni.cz |
|



